آیا می دانید عوارض زخم پای دیابتی چیست؟ زخم پا یکی از عوارض شایع دیابت است که با راههایی ازجمله ورزش، رژیم غذایی و انسولین-درمانی نمیتوان به طور کامل آن را کنترل کرد. این زخمها در نتیجه تجزیه بافت پوست و نمایان شدن لایههای زیرین آن ایجاد میشوند. آنها اغلب در زیر شست و سینه پا شایع هستند و میتوانند پاهای شما را تا حد استخوانها تحت تاثیر قرار دهند.
همه افراد مبتلا به دیابت ممکن است به زخم پای دیابتی مبتلا شوند اما مراقبت مناسب از پا میتواند از بروز این مسئله جلوگیری کند. درمان زخم پای دیابتی بسته به علل آن متفاوت است. در این زمینه مهم است که نگرانیهای خود در مورد سلامت پایتان را با پزشک در میان بگذارید تا بتوانید بهترین مراقبت را از پاهایتان داشته باشید. درصورتیکه زخم پای دیابتی درمان نشود حتی میتواند باعث قطع عضو شود. در ادامه با این موضوع بیشتر آشنا میشوید.
علائم زخم پای دیابتی
یکی از اولین علائم زخم پای دیابتی، ترشحات است که حتی میتواند جورابهای شما را لکهدار کند یا در کفشتان نشت کند. تورم غیرطبیعی، سوزش، قرمزی و بوی یکی از پاها یا هردوی آنها نیز از علائم شایع هستند. مشهودترین علامت زخم پا، بافت سیاه در اطراف زخم است که در اصطلاح به آن دلمه (eschar) گفته میشود. این مسئله به دلیل نبود وجود جریان خون سالم در ناحیه اطراف زخم ایجاد میشود. قانقاریای جزئی یا کامل که به معنی مرگ نسوج به دلیل عفونت است نیز میتواند در اطراف زخم مشاهده شود. در این حالت، ممکن است علائمی مانند ترشحات بودار، درد و بیحسی بروز کند.
علائم زخم پای دیابتی همیشه واضح نیست. گاهی اوقات، ممکن است تا وقتیکه زخمتان عفونی نشده است علائمی را مشاهده نکنید؛ بنابراین، در صورت مشاهده تغییر رنگ پوست، بهویژه بافتی که سیاه شده است، یا احساس درد در ناحیهای که به نظر میرسد پینه بسته یا تحریک شده، با پزشک خود صحبت کنید. پزشک بر اساس سیستم طبقهبندی زخم واگنر (Wagner Ulcer Classification System) و بر روی یک مقیاس درجهبندی از صفر تا 5، میزان جدی بودن زخم پای شما را مشخص میکند. این مقیاس به شکل زیر است:
- درجه صفر: بدون زخم باز. ممکن است زخم بهبودیافته وجود داشته باشد.
- درجه یک: زخم سطحی بدون نفوذ به لایههای عمیقتر.
- درجه دو: زخم عمیقتر. رسیدن به تاندون، استخوان یا کپسول مفصلی.
- درجه سه: زخم در بافتهای عمیقتر همراه با آبسه، عفونت استخوان یا التهاب تاندونها.
- درجه چهار: قانقاریا در بخشی از پا یا پاشنه پا.
- درجه پنج: قانقاریای کل پا.
علل زخم پای دیابتی
افراد مبتلا به دیابت معمولا به دلایل زیر دچار زخم پای دیابتی میشوند:
- گردش خون ضعیف
- قند خون بالا
- آسیب به اعصاب
- تحریک یا زخم پاها
گردش خون ضعیف نوعی بیماری عروقی است که در آن، خون بهطور موثر به پاهای شما جریان نمییابد. این مسئله میتواند بهبود زخم پا را دشوارتر کند. قند خون بالا نیز میتواند باعث کند شدن روند بهبودی زخم پای عفونی شود. به همین دلیل، مدیریت قند خون بسیار حیاتی است. افراد مبتلا به دیابت نوع 2 و سایر بیماریهای مزمن معمولا در مبارزه با عفونت زخمها با مشکل مواجهاند.
آسیب به اعصاب، یک پیامد بلندمدت است که میتواند منجر به از دست دادن حس در پاها شود و همچنین حساسیت به درد پا را کاهش دهد. این مسئله میتواند منجر به زخمهای بدون دردی شود که باعث زخم پای دیابتی میشوند. از سوی دیگر، اعصاب آسیبدیده میتوانند احساس گزگز و درد ایجاد کنند. زخم پای دیابتی را میتوان از ترشح ناحیه آسیبدیده و گاهی اوقات یک غده برجسته که همیشه دردناک نیست تشخیص داد.
عوامل خطر زخم پای دیابتی
همه افراد مبتلا به دیابت در معرض خطر زخم پای دیابتی قرار دارند. بااینحال، برخی از عوامل میتوانند خطر زخم پا را افزایش دهند که این عوامل عبارتاند از:
- کفشهای نامتناسب یا بیکیفیت
- بهداشت نامناسب (عدم شستشوی منظم پا یا کامل خشک نکردن آن بعد از شستن)
- اصلاح نادرست ناخنهای پا
- مصرف الکل
- بیماری چشم ناشی از دیابت
- بیماری قلبی
- بیماری کلیوی
- چاقی
- مصرف دخانیات (زیرا مانع گردش خون میشود)
همچنین، لازم است بدانید زخم پای دیابتی در مردان مسن شایعتر است.
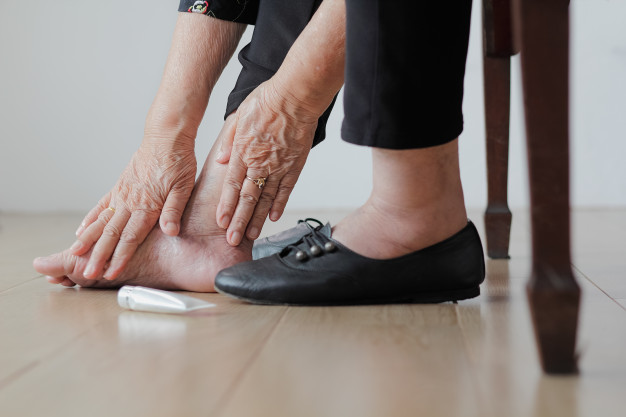
درمان زخم پای دیابتی
برای اینکه دچار درد ناشی از زخم نشوید مهم است که بر پاهای خود فشار نیاورید. این کار میتواند به بهبود انواع زخمهای پای دیابتی کمک کند، زیرا فشار ناشی از راه رفتن میتواند عفونت را بدتر کند و زخم را گسترش بدهد. پزشک راههای دیگری را نیز برای بهبود مسئله به شما توصیه میکند که ازجمله آنها میتوان به موارد زیر اشاره کرد:
- استفاده از کفشی که برای افراد مبتلا به دیابت طراحی شده است.
- گچگیری
- بریسهای پا
- بانداژ فشاری
پزشک ممکن است برای تسریع روند بهبودی، بافتهای عفونی و مرده و اجسامی خارجی که باعث زخم شدهاند را بردارد که به این کار دبریدمان (debridement) گفته میشود. عفونت از عوارض جدی زخم پاست و نیاز به درمان فوری دارد اما همه عفونتها به یک روش درمان نمیشوند. برای تشخیص بهترین راه درمان، ممکن است بافت اطراف زخم شما در آزمایشگاه موردبررسی قرار گیرد تا مشخص شود کدامیک از آنتیبیوتیکها برای درمان زخم مناسبتر است.
از سوی دیگر، اگر پزشک به عفونت جدیتر در پا مشکوک باشد ممکن است تصویربرداری با اشعه ایکس را توصیه کند تا بررسی شود که آیا به عفونت استخوان دچار شدهاید یا خیر. با استفاده از روشهای زیر میتوانید از عفونی شدن زخم پای خود جلوگیری کنید:
- شستشوی پا
- ضدعفونی کردن پوست اطراف زخم
- خشک نگه داشتن زخم با تعویض مکرر پانسمان
- درمانهای آنزیمی
- پانسمان آلژینات کلسیم برای جلوگیری از رشد باکتریها
دارودرمانی
درصورتیکه بعد از انجام روشهای پیشگیری یا ضدفشار، عفونت زخم پای شما پیشرفت کند پزشک ممکن است داروهای آنتیبیوتیک، ضدپلاکت یا ضدانعقاد را برای درمان زخم پا تجویز کند. بسیاری از آنتیبیوتیکها به استافیلوکوکوس اورئوس (taphylococcus aureus) و همچنین به اﺳﺘﺮﭘﺘﻮﮐﻮكﻫﺎي ﺑﺘﺎ ﻫﻤﻮﻟﯿﺘﯿﮏ (ß-haemolytic Streptococcus) حمله میکنند.
استافیلوکوکوس اورئوس، باکتریهایی هستند که بهعنوان علت عفونتهای استاف شناخته میشوند. اﺳﺘﺮﭘﺘﻮﮐﻮكﻫﺎي ﺑﺘﺎ ﻫﻤﻮﻟﯿﺘﯿﮏ نیز باکتریهایی هستند که معمولا در رودهها وجود دارند. همچنین مهم است با پزشک در این مورد صحبت کنید که چه مشکلاتی میتواند شما را بیشتر در معرض خطر آلوده شدن به این باکتریها قرار دهد. برخی از این عوامل، شامل HIV و مشکلات کبدی هستند.
جراحی
پزشک ممکن است برای درمان زخم پای دیابتی، جراحی را توصیه کند. جراح میتواند با تراشیدن استخوان یا از بین بردن ناهنجاریهای پا مانند انحراف شست یا خمیدگی انگشتان پا، فشار اطراف زخم را کاهش دهد. در این شرایط، احتمالا به جراحی زخم نیاز ندارید اما اگر هیچ درمان دیگری به بهبود زخم پای دیابتی کمک نکند، جراحی میتواند از بدتر شدن زخم یا نیاز به قطع عضو جلوگیری کند.

پیشگیری از زخم پای دیابتی
بر طبق مطالعات، بیش از نیمی از زخمهای پای دیابتی، عفونی میشوند و تقریبا 20 درصد از عفونتهای متوسط تا شدید پا در افراد مبتلا به دیابت منجر به قطع عضو میشوند. به همین دلیل، پیشگیری از زخمهای دیابتی بسیار مهم است. برای این کار، لازم است قند خون خود را بهطور دقیقی کنترل کنید زیرا در صورت ثبات قند خون، احتمال اینکه دچار عوارض دیابت شوید کاهش مییابد. همچنین میتوانید با انجام کارهای زیر از بروز مشکلات پا جلوگیری کنید:
- هرروز پاهای خود را بشویید
- ناخنهای پای خود را کوتاه نگه دارید اما آنها را خیلی کوتاه نکنید.
- پاها را خشک کنید و با استفاده از لوسیون، آن را نرم و مرطوب نگه دارید.
- جورابهای خود را بهطور مرتب عوض کنید.
- درصورتیکه دچار میخچه یا پینه شدید برای برداشتن آن به پزشک متخصص مراجعه کنید.
- کفش مناسب بپوشید.
زخمهای پا میتوانند پس از درمان دوباره برگردند. در این صورت ممکن است زخم بدتر باشد و جوشگاه به عفونت دچار شود؛ بنابراین، پزشک ممکن است به شما توصیه کند که برای جلوگیری از بازگشت زخم، از کفشهایی استفاده کنید که برای افراد مبتلا به دیابت طراحی شدهاند.
اگر متوجه شدید که در اطراف زخم، بافت سیاه ایجاد شده است لازم است بلافاصله به پزشک مراجعه کنید زیرا در صورت عدم درمان، این زخم میتواند منجر به آبسه شود و به نواحی دیگر پاهای شما گسترش پیدا کند. در این مرحله، زخمها اغلب فقط با جراحی، قطع عضو یا جایگزینی پوست ازدسترفته با پوست مصنوعی قابلدرمان هستند.
درنهایت، اگر زود متوجه علائم زخم پای دیابتی شوید، این مسئله قابلدرمان است؛ بنابراین، در صورت ایجاد زخم فورا به پزشک مراجعه کنید تا احتمال عفونی شدن آن کاهش یابد. از سوی دیگر، مهم است که وقتی برای زخم پای خود تحت درمان هستید فشار را از روی پای خود بردارید و برنامه درمانی را بهدقت دنبال کنید. بهبود زخم پای دیابتی ممکن است چندین هفته طول بکشد که اگر قند خونتان بالا باشد یا بر روی زخم، فشار مداوم وجود داشته باشد، بهبود زخم به زمان بیشتری نیاز دارد.